Đau khớp gối khi leo cầu thang có đáng lo?
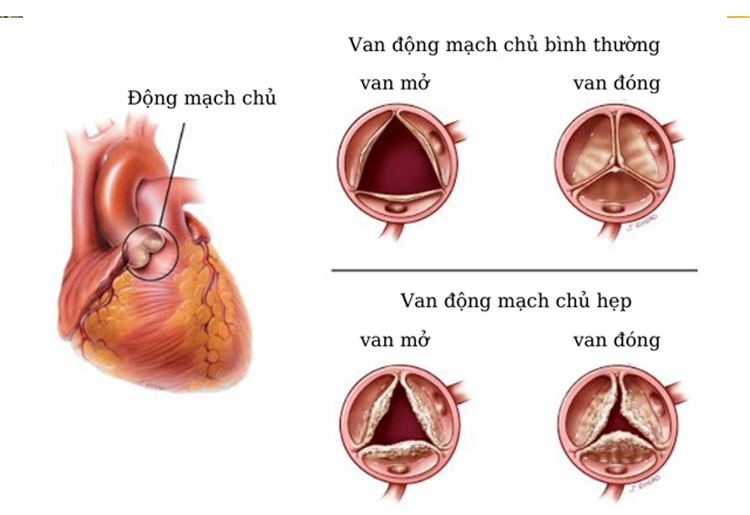
Nhiều người thường cho rằng đây chỉ là biểu hiện của mệt mỏi hoặc quá tải tạm thời. Tuy nhiên, đây có thể là dấu hiệu sớm của nhiều bệnh lý cơ xương khớp liên quan đến khớp gối, nhất là khi tình trạng kéo dài hoặc tái phát nhiều lần. Việc nhận biết sớm nguyên nhân gây đau khớp gối đóng vai trò quan trọng trong điều trị, giúp ngăn ngừa tiến triển nặng và bảo tồn chức năng vận động lâu dài. Vì sao leo cầu thang dễ gây đau khớp gối? Khớp gối là một trong những khớp chịu lực lớn nhất của cơ thể. Khi leo cầu thang, áp lực lên khớp gối có thể tăng gấp 3-5 lần so với khi đi bộ trên mặt phẳng. Động tác gập – duỗi liên tục kết hợp với tải trọng cơ thể khiến sụn khớp, dây chằng và các cấu trúc quanh khớp phải hoạt động với cường độ cao. Nếu khớp gối đang có tổn thương tiềm ẩn, việc leo cầu thang sẽ làm các triệu chứng trở nên rõ rệt hơn, đặc biệt là đau, cứng khớp hoặc cảm giác lạo xạo khi vận động. Những bệnh lý thường gặp gây đau khớp gối Có nhiều nguyên nhân dẫn đến tình trạng đau khớp gối khi leo cầu thang. Dưới đây là những bệnh lý phổ biến cần lưu ý: Thoái hóa khớp gối Đây là nguyên nhân hàng đầu gây đau khớp gối ở người trung niên và cao tuổi. Khi sụn khớp bị bào mòn theo thời gian, các đầu xương cọ xát trực tiếp vào nhau gây đau, đặc biệt khi vận động chịu lực như leo cầu thang. Người bệnh thường có biểu hiện đau âm ỉ, cứng khớp buổi sáng và nghe tiếng “lục cục” khi cử động. Viêm khớp gối Tình trạng viêm tại khớp gối có thể do nhiều nguyên nhân như viêm khớp dạng thấp, nhiễm khuẩn hoặc bệnh tự miễn. Người bệnh thường bị sưng, nóng, đau và hạn chế vận động. Cơn đau có thể tăng lên khi leo cầu thang hoặc đứng lâu. Rách sụn chêm Sụn chêm đóng vai trò như “tấm đệm” giúp giảm xóc cho khớp gối. Khi bị rách do chấn thương hoặc thoái hóa, người bệnh có thể cảm thấy đau khi xoay gối, leo cầu thang hoặc ngồi xổm. Ngoài ra, còn có thể xuất hiện cảm giác kẹt khớp hoặc “khóa” khớp. Tổn thương dây chằng khớp gối Dây chằng giúp ổn định khớp gối. Khi bị giãn hoặc đứt (thường gặp trong chấn thương thể thao), khớp gối trở nên lỏng lẻo, dễ đau khi vận động, đặc biệt là khi lên xuống cầu thang hoặc đổi hướng đột ngột. Hội chứng đau xương bánh chè – đùi Đây là tình trạng khá phổ biến ở người trẻ, đặc biệt là người thường xuyên vận động hoặc tập luyện sai kỹ thuật. Người bệnh cảm thấy đau ở phía trước gối, nhất là khi leo cầu thang, ngồi lâu hoặc đứng lên đột ngột. Dấu hiệu cảnh báo không nên bỏ qua Ngoài cảm giác đau khi leo cầu thang, người bệnh cần chú ý đến một số biểu hiện đi kèm có thể gợi ý bệnh lý nghiêm trọng hơn: đau kéo dài nhiều ngày không thuyên giảm; sưng, nóng hoặc đỏ vùng khớp gối; cứng khớp vào buổi sáng hoặc sau khi nghỉ ngơi; nghe tiếng lạo xạo khi co duỗi gối; Khớp gối yếu, dễ bị khuỵu khi đi lại… Nếu xuất hiện các dấu hiệu trên, người bệnh nên đi khám sớm để được chẩn đoán chính xác. Không phải mọi trường hợp đau khớp gối đều cần can thiệp y tế ngay lập tức. Tuy nhiên, bạn nên đến cơ sở y tế khi: cơn đau kéo dài trên 1-2 tuần; đau tăng dần hoặc ảnh hưởng đến sinh hoạt hằng ngày; có tiền sử chấn thương khớp gối; khớp gối bị biến dạng hoặc mất vững. Bác sĩ có thể chỉ định các phương pháp chẩn đoán như X-quang, siêu âm hoặc chụp cộng hưởng từ (MRI) để xác định nguyên nhân. Điều trị và kiểm soát đau khớp gối Tùy theo nguyên nhân và mức độ bệnh, phương pháp điều trị sẽ khác nhau: Điều trị bảo tồn Nghỉ ngơi, hạn chế vận động mạnh; sử dụng thuốc giảm đau, kháng viêm theo chỉ định; tập vật lý trị liệu để tăng cường sức mạnh cơ đùi. Can thiệp chuyên sâu Tiêm chất nhờn khớp hoặc các liệu pháp sinh học; nội soi khớp để xử lý tổn thương sụn hoặc dây chằng; phẫu thuật thay khớp gối trong trường hợp nặng. Tóm lại: Đau khớp gối khi leo cầu thang không đơn thuần là biểu hiện mệt mỏi thoáng qua, mà có thể là dấu hiệu cảnh báo sớm của nhiều bệnh lý cơ xương khớp. Việc chủ quan hoặc trì hoãn thăm khám có thể khiến tình trạng trở nên nghiêm trọng hơn, dẫn đến đau mạn tính và hạn chế vận động. Để bảo vệ khớp gối và hạn chế nguy cơ đau khi leo cầu thang, mỗi người nên: Duy trì cân nặng hợp lý để giảm tải cho khớp; tập luyện thể dục đều đặn, ưu tiên các môn ít gây áp lực như bơi lội, đạp xe; khởi động kỹ trước khi vận động; tránh ngồi xổm hoặc leo cầu thang quá nhiều; bổ sung dinh dưỡng đầy đủ, đặc biệt là canxi và vitamin D.