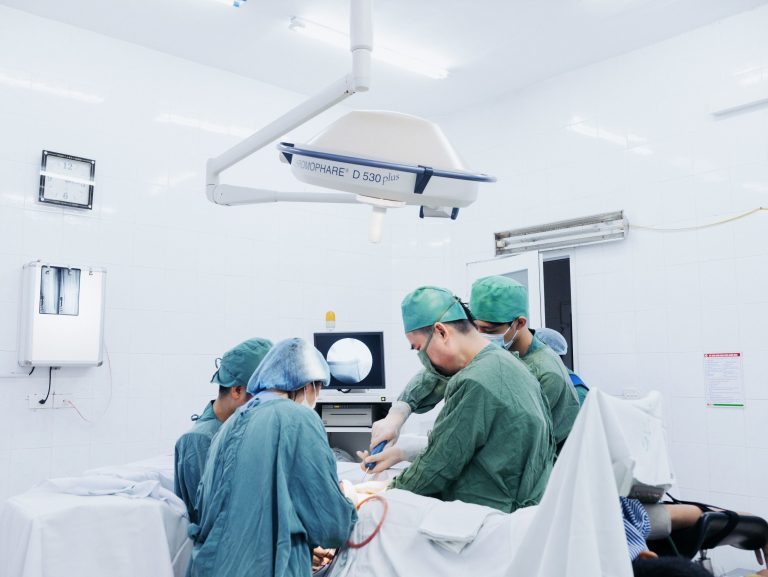
Ứng dụng AI vào y học cổ truyền đưa y thuật Việt ra thế giới
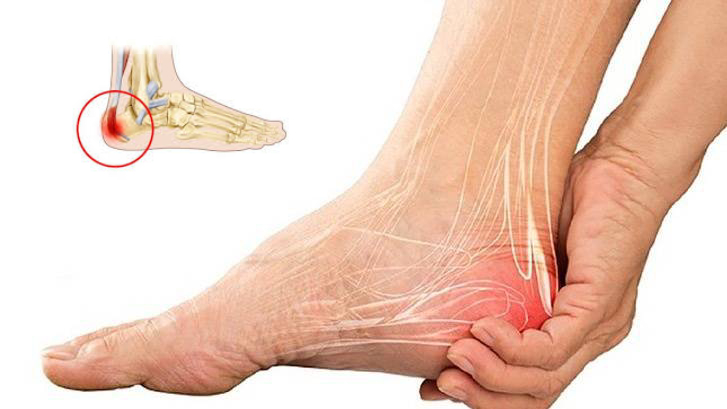
Từ hỗ trợ chẩn đoán bằng tứ chẩn, lựa chọn huyệt vị đến xây dựng cơ sở dữ liệu bệnh án, trí tuệ nhân tạo đang mở ra những hướng ứng dụng mới cho y học cổ truyền. Lần đầu tiên tại Việt Nam, hơn 400 chuyên gia, nhà khoa học và đại diện các trường đại học, bệnh viện từ nhiều quốc gia đã cùng thảo luận về tương lai của y học cổ truyền dưới góc nhìn của trí tuệ nhân tạo (AI) và dữ liệu lớn (Big Data). Thông tin từ Hội thảo quốc tế “Ứng dụng Trí tuệ nhân tạo và công nghệ tiên tiến trong Y học cổ truyền” (AITM 2026) do Bệnh viện Châm cứu Trung ương tổ chức ngày 5/6. Hội thảo quy tụ nhiều chuyên gia hàng đầu thế giới trong lĩnh vực châm cứu, y học cổ truyền và công nghệ y tế. Trong bối cảnh AI đang tạo ra những thay đổi mạnh mẽ đối với y học hiện đại, các nhà khoa học cho rằng đây cũng là cơ hội để y học cổ truyền bước sang một giai đoạn phát triển mới, nơi những kinh nghiệm điều trị được chuẩn hóa, số hóa và kiểm chứng bằng dữ liệu khoa học. Từ y học kinh nghiệm đến y học dựa trên dữ liệu Hàng nghìn năm qua, y học cổ truyền phát triển dựa trên kinh nghiệm lâm sàng được tích lũy qua nhiều thế hệ thầy thuốc. Tuy nhiên, việc chuẩn hóa và lượng hóa những tri thức này luôn là bài toán khó. Theo các chuyên gia, đây chính là khoảng trống mà AI có thể tham gia. Theo PGS.TS. Trần Văn Thanh – Giám đốc Bệnh viện Châm cứu Trung ương, đối với y học cổ truyền, trí tuệ nhân tạo và công nghệ tiên tiến sẽ góp phần chuẩn hóa dữ liệu, hỗ trợ nghiên cứu khoa học, nâng cao chất lượng điều trị và mở rộng khả năng tiếp cận dịch vụ y tế cho người dân. “Tuy nhiên, công nghệ không thay thế người thầy thuốc mà là công cụ hỗ trợ để nâng cao năng lực chuyên môn, giảm sai sót, tối ưu hóa quy trình khám chữa bệnh và mang lại hiệu quả tốt hơn cho người bệnh”, PGS Thanh nhấn mạnh. Khẳng định vai trò dẫn dắt của đơn vị đầu ngành châm cứu tại Việt Nam, PGS Thanh nhấn mạnh, là bệnh viện chuyên khoa đầu ngành về châm cứu và phục hồi chức năng, Bệnh viện Châm cứu Trung ương xác định đổi mới sáng tạo và chuyển đổi số là yêu cầu tất yếu để nâng cao chất lượng khám chữa bệnh, tối ưu hóa nguồn lực và đáp ứng nhu cầu chăm sóc sức khỏe ngày càng cao của nhân dân. Tại hội thảo, nhiều báo cáo tập trung vào các hướng nghiên cứu như xây dựng cơ sở dữ liệu lớn về bệnh án y học cổ truyền, số hóa tứ chẩn, ứng dụng thuật toán AI trong hỗ trợ chẩn đoán, cá thể hóa điều trị và phục dựng tri thức y học cổ truyền bằng công nghệ tạo sinh. Nếu trước đây việc đánh giá thể trạng người bệnh phần lớn dựa vào kinh nghiệm của từng thầy thuốc, thì trong tương lai các hệ thống AI có thể hỗ trợ phân tích triệu chứng, đối chiếu hàng triệu dữ liệu lâm sàng và đưa ra những gợi ý điều trị phù hợp hơn. Nhiều chuyên gia nhận định đây là bước chuyển quan trọng giúp y học cổ truyền tiến gần hơn tới mô hình y học chính xác, nơi mỗi người bệnh có thể được xây dựng phác đồ điều trị riêng dựa trên dữ liệu và đặc điểm cá nhân. Cơ hội đưa y học cổ truyền Việt Nam vươn tầm quốc tế Phát biểu tại hội thảo, Thứ trưởng Thường trực Bộ Y tế Vũ Mạnh Hà cho biết, Đảng và Nhà nước luôn xác định phát triển y học cổ truyền là một trong những nhiệm vụ quan trọng của ngành y tế. Theo ông, những định hướng gần đây của Tổng Bí thư Tô Lâm đã đặt ra yêu cầu phát triển y học cổ truyền trên nền tảng khoa học công nghệ, đổi mới sáng tạo và chuyển đổi số; từng bước chuẩn hóa, số hóa và hiện đại hóa các giá trị y học dân tộc. “Đây là yêu cầu để biến những giá trị truyền thống thành nguồn lực phát triển mới của đất nước”, Thứ trưởng Vũ Mạnh Hà nhấn mạnh. Theo lãnh đạo Bộ Y tế, nhiều nội dung đặc thù của y học cổ truyền như tứ chẩn, biện chứng luận trị, đánh giá thể trạng, lựa chọn huyệt vị, theo dõi đáp ứng điều trị hay phục hồi chức năng đều có tiềm năng ứng dụng công nghệ rất lớn. Nếu được chuẩn hóa và số hóa bài bản, những tri thức này không chỉ phục vụ khám chữa bệnh trong nước mà còn có thể trở thành nguồn dữ liệu khoa học giá trị cho cộng đồng y học quốc tế. Năm hướng đi để nâng tầm y thuật Việt Tại hội thảo, Thứ trưởng Hà đã đưa ra 5 định hướng trọng tâm cho giai đoạn tới. Thứ nhất, cần xác định rõ mục tiêu cuối cùng của ứng dụng trí tuệ nhân tạo trong y học cổ truyền là phục vụ người bệnh và cộng đồng. Mọi giải pháp công nghệ phải hướng tới nâng cao chất lượng chẩn đoán, điều trị, phục hồi chức năng, tăng khả năng tiếp cận dịch vụ y tế, giảm chi phí, nâng cao hiệu quả quản lý và đem lại lợi ích thiết thực cho người dân. Thứ hai, đẩy mạnh chuẩn hóa và số hóa tri thức y học cổ truyền. Muốn ứng dụng hiệu quả trí tuệ nhân tạo thì phải có dữ liệu chất lượng. Vì vậy, cần