Xử trí đúng cách bệnh da do côn trùng
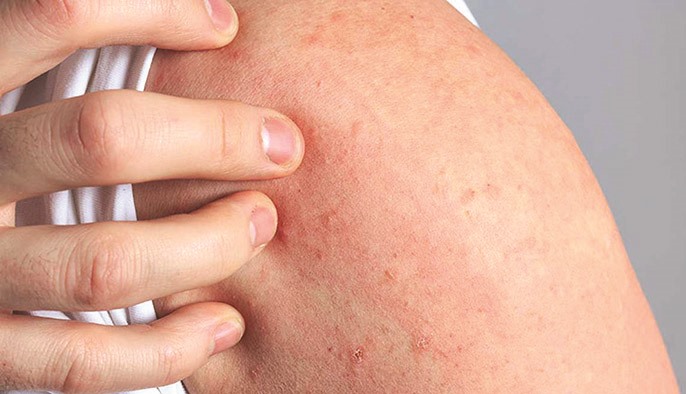
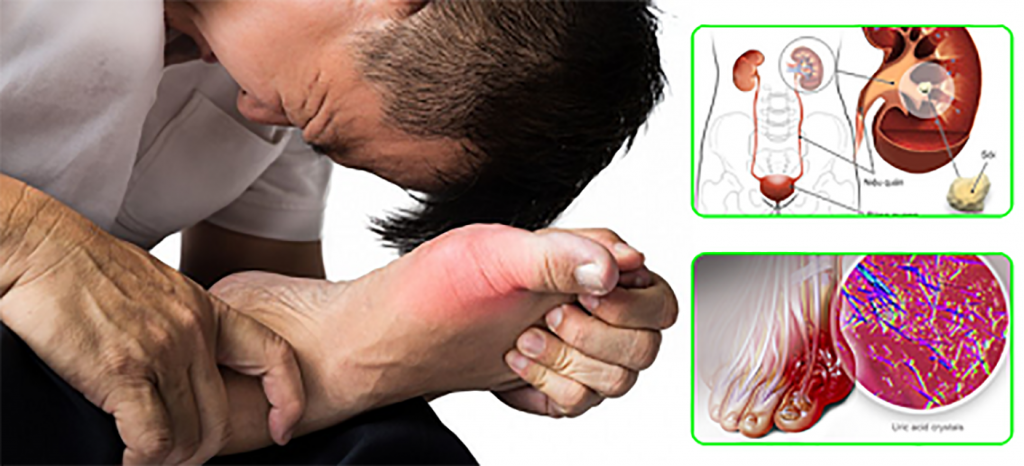
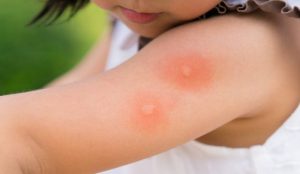
Vào thời điểm cuối xuân, đầu hè, khi nhiệt độ tăng cao và độ ẩm không khí lớn, các bệnh da do côn trùng cũng có xu hướng gia tăng. Nhiều trường hợp, các tổn thương da do côn trùng có thể gây viêm nhiễm, dị ứng kéo dài, thậm chí dẫn đến biến chứng nếu không được xử trí đúng cách. Dấu hiệu nhận biết bệnh da do côn trùng Không ít người gặp phải tình trạng da nổi sẩn đỏ, ngứa rát sau khi bị côn trùng đốt nhưng thường chủ quan, Tuy nhiên, bệnh da do côn trùng không thể chủ quan vì đây là tình trạng tổn thương da xảy ra khi da tiếp xúc với nọc độc, dịch tiết hoặc chất gây dị ứng từ các loài côn trùng. Tổn thương da do côn trùng thường xuất hiện tại những vùng da hở như tay, chân, cổ hoặc vùng quanh cạp quần – nơi quần áo ít che phủ. Biểu hiện thường gặp là các sẩn đỏ nhỏ có kích thước khoảng 3 – 5 mm. Ở trung tâm sẩn đôi khi có mụn nước nhỏ, gọi là sẩn huyết thanh. Các tổn thương này thường gây ngứa nhiều, đặc biệt vào ban đêm. Trong nhiều trường hợp, nếu người bệnh gãi nhiều, các sẩn có thể trở nên dày và cứng hơn, hình thành các sẩn cục. Da vùng tổn thương có thể bị trầy xước, tạo điều kiện cho vi khuẩn xâm nhập và gây nhiễm trùng thứ phát. Một số dấu hiệu thường gặp gồm: Xuất hiện sẩn đỏ hoặc mụn nước trên da. Ngứa nhiều, đặc biệt vào ban đêm. Da có thể sưng nhẹ tại vị trí bị đốt. Tổn thương thường xuất hiện thành từng cụm hoặc theo hàng. Có thể để lại vết thâm sau khi lành. Đối với những người có cơ địa dị ứng, phản ứng da có thể mạnh hơn với biểu hiện sưng to, nổi mề đay hoặc viêm da lan rộng. Xử trí tổn thương da do côn trùng Phần lớn các trường hợp bệnh da do côn trùng đốt có thể tự khỏi sau vài ngày. Tuy nhiên, người bệnh nên đi khám nếu xuất hiện các dấu hiệu sau: Ngứa nhiều kéo dài nhiều ngày không giảm; Vùng da bị đốt sưng to, đau hoặc chảy dịch; Xuất hiện dấu hiệu nhiễm trùng như mủ, đỏ lan rộng; Nổi mề đay toàn thân hoặc khó thở (nghi ngờ dị ứng nặng). Đặc biệt, trẻ nhỏ thường có xu hướng gãi nhiều khi bị ngứa, dễ làm tổn thương da và tăng nguy cơ nhiễm trùng. Việc điều trị bệnh da do côn trùng chủ yếu nhằm giảm ngứa, giảm viêm và ngăn ngừa nhiễm trùng. Đối với các trường hợp nhẹ, người bệnh có thể sử dụng kem hoặc thuốc mỡ chứa corticoid bôi lên vùng da tổn thương để giảm viêm và giảm ngứa. Tuy nhiên, các loại thuốc này cần được sử dụng đúng hướng dẫn của bác sĩ. Ngoài ra, thuốc kháng histamin đường uống có thể được sử dụng để giảm ngứa, đặc biệt trong trường hợp ngứa nhiều hoặc có phản ứng dị ứng. Trong trường hợp tổn thương bị nhiễm trùng do gãi nhiều, bác sĩ có thể chỉ định thêm thuốc kháng sinh bôi hoặc uống. Một lưu ý quan trọng là người bệnh không nên gãi hoặc chà xát mạnh lên vùng da tổn thương, vì điều này có thể làm vết thương lan rộng và lâu lành hơn. Cách phòng tránh bệnh da do côn trùng Phòng bệnh luôn là biện pháp quan trọng để hạn chế nguy cơ mắc các bệnh da do côn trùng. Người dân có thể áp dụng một số biện pháp sau: Mặc quần áo bảo vệ Khi đi ra ngoài, đặc biệt là vào buổi tối hoặc ở những nơi có nhiều cây cối, nên mặc quần áo dài tay và chít gấu quần để hạn chế côn trùng tiếp xúc với da. Sử dụng thuốc chống côn trùng Các loại thuốc bôi hoặc xịt chống côn trùng có thể giúp xua đuổi muỗi và các loài côn trùng khác. Một số sản phẩm phổ biến có thể được sử dụng như DEP, Soffell, Remos hoặc các sản phẩm chứa hoạt chất xua côn trùng an toàn. Giữ vệ sinh môi trường sống Côn trùng thường sinh sống ở những nơi ẩm thấp, nhiều rác thải hoặc có vật nuôi. Vì vậy, cần giữ nhà cửa sạch sẽ, thông thoáng, thường xuyên giặt chăn ga gối đệm và vệ sinh nơi ngủ. Đối với gia đình nuôi chó mèo, cần tắm rửa và kiểm tra ký sinh trùng thường xuyên cho vật nuôi, tránh để bọ nhảy hoặc rệp lây sang người. Hạn chế ánh sáng thu hút côn trùng Nhiều loài côn trùng bị thu hút bởi ánh sáng vào ban đêm. Vì vậy, nên sử dụng lưới chống côn trùng hoặc màn khi ngủ để giảm nguy cơ bị côn trùng đốt. Không gãi khi bị côn trùng đốt Khi bị côn trùng đốt, nên rửa sạch vùng da bằng nước và xà phòng, sau đó có thể chườm lạnh để giảm ngứa. Việc gãi mạnh có thể làm tổn thương da và tăng nguy cơ nhiễm trùng. Tóm lại: Tổn thương da do côn trùng đốt là vấn đề thường gặp. Mặc dù phần lớn các tổn thương da do côn trùng gây ra đều lành tính, nhưng nếu không được chăm sóc đúng cách, chúng có thể gây viêm nhiễm, để lại sẹo hoặc vết thâm trên da. Trong bối cảnh thời tiết nóng ẩm kéo dài, việc chủ động phòng tránh côn trùng, giữ vệ sinh môi trường sống và nhận biết sớm các dấu hiệu tổn thương da là yếu tố quan trọng giúp bảo vệ sức khỏe cho bản thân và gia đình. Nếu các tổn thương da kéo dài hoặc có