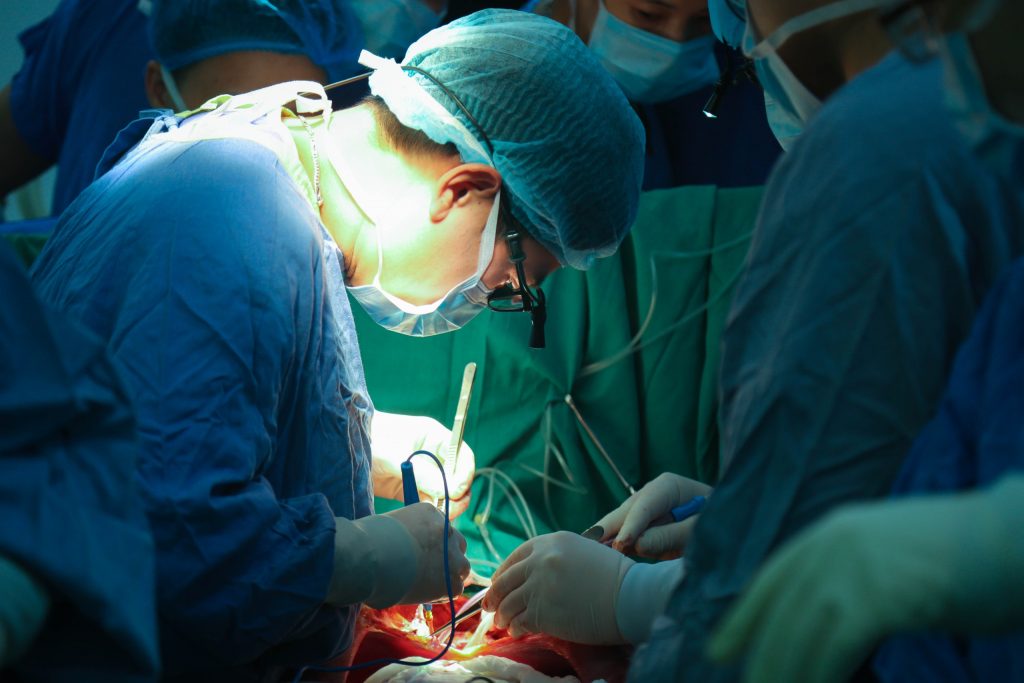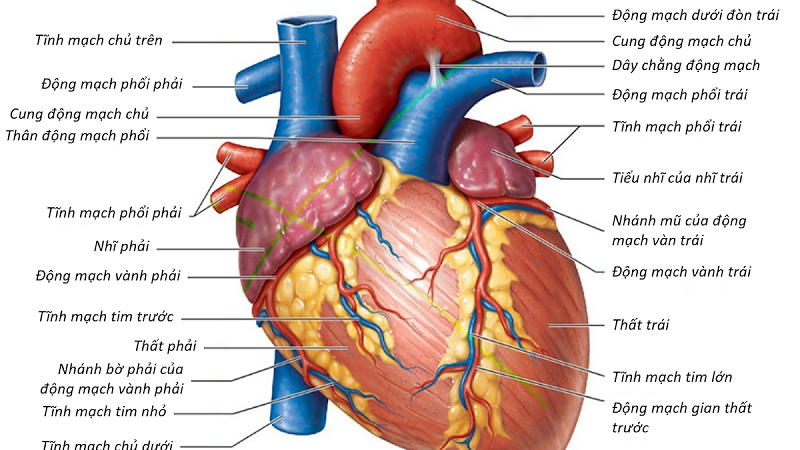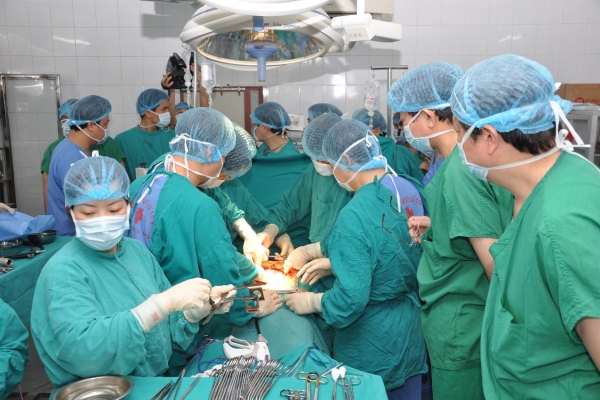
Biến giấc mơ ghép tạng tại Việt Nam thành kỳ tích trong đời thực
Ghép tạng là 1 trong 10 thành tựu y học lớn nhất của nhân loại trong thế kỷ 20. Đây là giải pháp duy nhất mang lại hy vọng sống cuối cùng của người bệnh khi các phương pháp khác không còn hiệu quả. Tại Việt Nam, ban đầu ghép tạng chỉ là ước mơ, đến nay, chúng ta bắt đầu làm chủ những kỹ thuật hiện đại nhất. Phép màu tái sinh cuộc đời nữ bác sĩ trẻ Chị Nguyễn Thị Phương Nhi, 32 tuổi, là bác sĩ sản khoa, công tác tại Bệnh viện Đa khoa Phương Bắc, Tuyên Quang. Chị từng không nghĩ rằng, “hành trình cứu người” của mình lại có ngày phải tạm dừng trước một bước ngoặt sinh tử. Sáu năm trước, chị được chẩn đoán mắc bệnh cơ tim giãn – căn bệnh âm thầm bào mòn chức năng tim, đẩy người bệnh đến ranh giới mong manh giữa sự sống và cái chết. Thời gian phát hiện mắc bệnh đúng trong lần chị mang thai đầu tiên. Sau khi sinh con, chị kiên trì điều trị nội khoa, bền bỉ chống chọi với những tháng ngày mệt mỏi kéo dài. Bất ngờ, một cơn suy tim cấp ập đến, tình trạng bệnh trở nên nguy kịch, buộc chị phải chuyển tuyến điều trị. Tại đây, các bác sĩ xác định con đường duy nhất để giữ lại sự sống cho chị là ghép tim. Chồng chị cũng là một bác sĩ chẩn đoán hình ảnh. Hai vợ chồng cùng học tại Đại học Y Thái Bình, sau đó công tác tại Tuyên Quang. Anh là người dân tộc Khơ Mú, ở Điện Biên, còn chị ở Thanh Hóa. Đôi vợ chồng trẻ có một cô con gái – là nguồn động lực lớn nhất giúp chị Nhi bám víu vào sự sống trong những ngày dài trên giường bệnh. Giữa lằn ranh sinh tử, phép màu đã tìm đến chị. Sau 5 năm chống chọi với bệnh cơ tim giãn, chị được hồi sinh nhờ một ca ghép tim từ người hiến chết não. Tháng 1/2025, chị được ghép tim thành công tại Bệnh viện Hữu nghị Việt Đức. Ba tháng sau ghép, chị đã quay lại công việc hàng ngày, đó là thăm khám và điều trị ngoại trú cho nhiều người bệnh. Đến nay, chị cảm nhận rõ sức khỏe thay đổi từng ngày, khỏe khoắn hơn, tinh thần lạc quan hơn rất nhiều, nhất là khi được quay trở lại công việc phục vụ người dân. Khoác lại chiếc áo blouse trắng với trái tim được hồi sinh, chị Nhi xem đó như một lời tri ân lặng thầm và sâu sắc tới gia đình người hiến tạng, đã trao cho chị không chỉ một trái tim, mà cả một cuộc đời mới. Chị Nhi là 1 trong nhiều người bệnh ở nước ta được hồi sinh từ lằn ranh sinh tử trong những năm trở lại đây, nhờ kỹ thuật ghép tạng đỉnh cao của nhân loại. Ghép tạng là một trong 10 thành tựu y học lớn nhất của nhân loại trong thế kỷ 20. Đây là giải pháp duy nhất mang lại hy vọng sống cuối cùng của người bệnh khi các phương pháp khác không còn hiệu quả. BS Nguyễn Thị Phương Nhi đang công tác tại Tuyên Quang. Từ ước mơ đến tầm nhìn chiến lược… Trên thế giới bắt đầu nghiên cứu ghép tạng từ đầu thế kỷ XX, đến năm 1954 bắt đầu ghép thận thành công; năm 1963 ca ghép gan đầu tiên được tiến hành và đến năm 1967, ca ghép gan đầu tiên thành công. Tại Việt Nam, từ những năm 60 thế kỷ XX, y học Việt Nam còn thiếu thốn về trang thiết bị, cơ sở vật chất, thuốc men và nhân lực. Ghép tạng khi đó chỉ là ước mơ đối với giới y học trong nước và bệnh nhân bị suy tạng cần điều trị thay thế. Tuy nhiên, với tầm nhìn chiến lược về ghép tạng tại Việt Nam từ những năm 1970, Giáo sư, Viện sĩ Tôn Thất Tùng, Cố Giám đốc Bệnh viện Hữu nghị Việt Đức đã không ngừng nỗ lực nghiên cứu ghép tạng và đã ghép thành công ở động vật từ năm 1965-1966. Mong muốn của GS Tôn Thất Tùng là thực hiện ghép gan, thận cho người vào những năm 1970. Song, thời gian đó, cả nước phải tập trung nhân lực, vật lực cho kháng chiến nên ý nguyện của Giáo sư không thực hiện được. Mặc dù vậy, với sự kiên định, bản lĩnh, tầm nhìn lớn, GS Tôn Thất Tùng đã gửi các chuyên gia đi học ở nước ngoài với nhiều chuyên ngành khác nhau như nội, ngoại, gây mê hồi sức, chẩn đoán hình ảnh… nhằm chuẩn bị sẵn lực lượng cho ngành ghép tạng nước nhà. AHLĐ.TTND.GS Nguyễn Tiến Quyết, Phó Chủ tịch Hội Ghép tạng Việt Nam – Ảnh: VGP Và những dấu ấn kỳ tích trong đời thực Theo Anh hùng lao động, Thầy thuốc nhân dân, GS Nguyễn Tiến Quyết, Phó Chủ tịch Hội Ghép tạng Việt Nam, chuyên gia đầu ngành về ghép tạng và hơn 40 năm kinh nghiệm về chuyên khoa ngoại tiêu hóa – gan mật tụy, đến năm 2000, khi có đủ cơ sở vật chất, nhân lực, vật lực, chúng ta đã tiến hành ghép tạng trên động vật rất hiệu quả. Bệnh viện Hữu nghị Việt Đức đã triển khai thành công nghiên cứu ghép gan thực nghiệm trên động vật (lợn). Hoạt động này nằm trong đề tài nghiên cứu cấp nhà nước: “Nghiên cứu một số vấn đề ghép gan để thực hiện ghép gan trên người tại Việt Nam”. Sự kiện đã mở ra một cơ hội lớn cho kỹ thuật ghép gan của Bệnh viện Hữu nghị Việt Đức nói riêng và cả nước nói chung. Đó cũng